Экстракорпоральное оплодотворение (ЭКО) иногда единственный шанс стать родителями и выяснение за и против для некоторых неуместно.
Некоторые кандидаты на ЭКО — это женщины, страдающие блокировкой или отсутствием маточных труб; пары, в которых у партнера-мужчины низкое количество сперматозоидов, или пары, чье бесплодие необъяснимо.
Процедура ЭКО включает в себя восстановление (путем аспирации иглой) зрелых яйцеклеток и инкубацию яйцеклеток в необходимой среде, а также сбор и подготовку спермы и ее добавление в среду.
Далее необходим процесс объединения в лаборатории яйцеклетки со спермой.
Образованные эмбрионы переносятся через шейку матки так, что начинается беременность.
Осуществляется в сочетании с препаратами индукции овуляции, мониторинга гормонального уровня, а также сканирования фолликула.
Экстракорпоральное оплодотворение за
С этической и научной точки зрения медицинская помощь в репродукции человека оправдана во всех случаях бесплодия, которые не поддаются классическому медикаментозному или хирургическому лечению при следующих проблемах:
- иммунологическая несовместимость;
- необратимое препятствие для контакта между мужскими и женскими гаметами;
- бесплодие по неизвестной причине.
Во всех этих случаях врач может действовать только с полного информированного согласия доноров и реципиентов. Врач всегда должен действовать в наилучших интересах ребенка, который должен родиться в результате этой процедуры.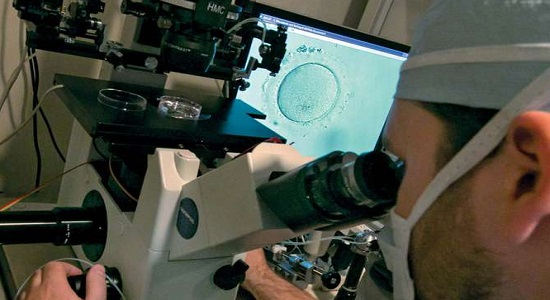
В некоторых случаях (например, при низком количестве сперматозоидов) может потребоваться интрацитоплазматическая инъекция сперматозоидов. В этом методе дезоксирибонуклеиновая кислота (ДНК) из спермы вводится через иглу в яйцеклетку.
- Оплодотворение обычно происходит в течение 12-48 часов.
- Затем потенциальный эмбрион помещают в питательную среду, где его периодически наблюдают для деления на двухклеточную, четырехклеточную и восьмиклеточную стадии. В этот период женщина получает прогестерон для подготовки слизистой оболочки матки к имплантации эмбриона.
- Эмбрион, который в этот момент известен как бластоциста, вводится через шейку в матку, в которой бластоциста свободно плавает в течение примерно трех с половиной дней. Если процедура проходит успешно, эмбрион имплантируется в стенку матки, и начинается нормальная беременность.
Процедура
Суть процедуры экстракорпорального оплодотворения: яйцеклетки и сперматозоиды собираются вместе в лабораторной стеклянной посуде, чтобы позволить сперматозоиду оплодотворить яйцеклетку. Цитоплазматическая инъекция сперматозоида при помощи микроинструментария является прорывом в лечении мужского бесплодия, так как требуется только один сперматозоид. Он вводится непосредственно в яйцеклетку и может дать реальную надежду парам особенно когда у мужчины очень низкое количество сперматозоидов или он производит нехорошего качества сперму.
При ЭКО вы можете использовать любую комбинацию ваших собственных яйцеклеток и спермы, а также донорских яйцеклеток и спермы.
После ЭКО в матку помещают одну или несколько оплодотворенных яйцеклеток. Эмбрион имеет несколько клеток, распределенных в зародышевом состоянии и имеет внутреннюю массу (которая позже становится плодом). Эмбрион должен достичь стадии бластоцисты, с тем чтобы обеспечить надлежащую имплантацию.
ЭКО может быть сделано с использованием донорских яйцеклеток для женщин, которые не могут произвести свои собственные яйцеклетки из-за преклонного возраста или других причин.
Число женщин, которые рожают детей после экстракорпорального оплодотворения, варьируется в зависимости от многих различных факторов.
Если вы и ваш врач обеспокоены передачей генетического расстройства вашему ребенку, то предимплантационная генетическая диагностика может быть проведена. Некоторые генетические нарушения могут быть выявлены с помощью специального тестирования перед переносом эмбриона, что повышает шансы зачатия здорового ребенка.
Метод экстракорпорального оплодотворения и трансплантации эмбрионов также может быть полезен в исследованиях, направленных на лучшее понимание того, как возникают и передаются генетические дефекты, а также как их можно предотвратить или лечить.
Экстракорпоральное оплодотворение против
Научные знания, касающиеся созревания, оплодотворения и первых стадий процессов многоклеточного развития, все еще находятся на ранней стадии и это против этой процедуры. Целесообразно продолжать изучение и экспериментирование физических и химических явлений в этой области.
Всемирная медицинская ассоциация рекомендует врачам воздерживаться от вмешательства в репродуктивный процесс с целью выбора пола плода, если только это не делается для того, чтобы избежать передачи серьезных заболеваний, связанных с полом.
Глубокие моральные и этические последствия могут возникнуть как для врача, так и для пациента. Врач не должен нарушать свои личные моральные принципы и должен быть чутким к моральным и этическим принципам пациентов и уважать их. Врач несет большую ответственность за полноценное общение с пациентами, которые будут участвовать в исследовании, и информированное согласие этих пациентов должно соответствовать требованиям закона, а также особому уровню профессиональной ответственности, диктуемому этическими стандартами.
Возраст
Рождаемость, возникающая в результате одного цикла ЭКО с использованием собственных яйцеклеток женщин, составляет от 30% до 40% для женщин в возрасте 34 лет и моложе, а затем неуклонно снижается после 35 лет и до 10% примерно в возрасте 43 лет.
Старение яйцеклеток оказывает сильное влияние на вероятность того, что процедура вспомогательных репродуктивных технологий приведет к беременности и появлению здорового ребенка.
Женщина, у которой уже были живые роды, скорее всего, будет иметь успешную арт-процедуру, чем женщина, которая не рожала раньше. Это «преимущество предыдущего рождения» постепенно сужается по мере того, как женщины стареют от 30 до 40 лет.
Собственные яйцеклетки против донорских
Рождаемость зависит от того, используют для процедуры собственные яйцеклетки женщины или донорские яйцеклетки. Многие женщины старше 40 лет предпочитают использовать донорские яйцеклетки, что значительно повышает их шансы родить здоровых детей. Показатели живой рождаемости примерно одинаковы среди молодых и пожилых женщин, использующих донорские яйцеклетки. Женщины в возрасте от 20 до 40 лет в среднем имеют около 55% рождаемости, используя свежие (не замороженные) эмбрионы.
Замороженные эмбрионы против свежих
Донорские замороженные эмбрионы из предыдущего цикла ЭКО, которые размораживаются и переносятся в матку, с меньшей вероятностью приводят к живорождению, чем донорские свежие (недавно оплодотворенные) эмбрионы. Но замороженные эмбрионы менее дороги и менее инвазивны для женщины, потому что суперовуляция и извлечение яйцеклетки не нужны.
Женщины старше 40 лет имеют высокий уровень потери эмбрионов при использовании своих собственных яйцеклеток. В качестве альтернативы пожилые женщины могут выбрать использование более жизнеспособных донорских яйцеклеток. Когда женщина использует донорские яйцеклетки, эксперты рекомендуют использовать возраст донора, чтобы помочь выяснить, сколько эмбрионов нужно перенести.
Курение оказывает разрушительное воздействие на фертильность и беременность. Курение снижает вероятность того, что ЭКО сработает. Курение также может повлиять на здоровье плода.
Против экстракорпорального оплодотворения его высокая цена, но дает диагностическую информацию об оплодотворении и развитии эмбриона. Использование ультразвука для сбора яйцеклеток из яичников женщины является менее дорогостоящим, менее рискованным и менее инвазивным, чем сбор яйцеклеток с помощью лапароскопии.

